¿Qué es la apnea del sueño?
¿Cuáles son las características del síndrome de apnea del sueño?
La apnea del sueño se caracteriza por una parada respiratoria involuntaria y repetida mientras se duerme. Se produce una apnea si el flujo de aire se detiene durante un mínimo de 10 segundos, pero puede prolongarse durante más de un minuto. Los médicos también se refieren a la hipopnea, que consiste en una reducción del flujo de aire a los pulmones de al menos un 30%, lo que provoca un descenso de al menos un 4% del nivel de oxígeno en la sangre.
Hay dos tipos de apnea del sueño:
- El síndrome de apnea obstructiva del sueño (SAOS) es el caso más común. Este tipo de apnea se debe a una relajación de la lengua y de los músculos de la garganta, que se relajan y colapsan las vías respiratorias. De este modo, el paso del aire queda completamente bloqueado.
- La apnea central del sueño se debe a una disfunción del cerebro que deja de enviar la orden de respirar.
La apnea se considera patológica si se deja de respirar más de 5 veces por hora. Más allá de 15 veces por hora se habla de apnea moderada y más allá de 30 veces por hora se denomina apnea grave.

También se habla de Síndrome de Apnea Obstructiva del Sueño (SAOS) si la tasa de apnea e hipopnea (IAH) supera las 5 veces por hora y se asocia a síntomas como somnolencia, sensación de ahogo o en presencia de patologías cardiovasculares asociadas.
¿A quién afecta la apnea del sueño?
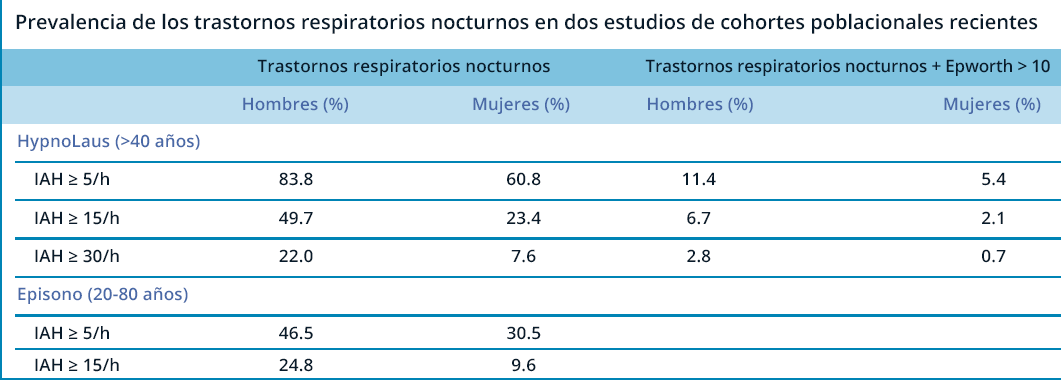
La apnea del sueño puede afectar a cualquier persona, ya sea un niño, un adulto, con sobrepeso o con bajo peso. Existen diferentes estimaciones sobre el número de personas afectadas por la apnea del sueño. Según el más reciente y amplio estudio epidemiológico publicado sobre esta patología 1, la apnea del sueño afecta al 49% de los hombres y al 23% de las mujeres de mediana y avanzada edad.
¿Qué factor favorece la aparición de la apnea del sueño?
Durante el sueño, la apnea no se produce de manera uniforme, sino preferentemente en determinadas posiciones (en la espalda). Así, se estima que la apnea se produce sólo en la posición dorsal en el 27% de los pacientes apneicos. La apnea también se produce preferentemente en determinadas fases del sueño (REM). Esto se debe probablemente a que durante esta fase del sueño los músculos de la faringe se relajan más, lo que provoca la obstrucción de las vías respiratorias, causando ronquidos y apnea.
El hecho de ser hombre, la edad y la obesidad son los factores de riesgo más importantes que conducen a los trastornos respiratorios nocturnos. Por ejemplo, la frecuencia de la apnea moderada (IAH>15/h) aumenta del 28% en personas de 40-60 años al 48% en personas de 60-80 años. Este aumento parece deberse a la pérdida de tono muscular relacionada con la edad y es especialmente significativo en las mujeres debido a la menopausia, que provoca la caída de los tejidos faríngeos. La obesidad también tiene un impacto significativo con una frecuencia de apnea del sueño que es 2,8 veces mayor en las personas con sobrepeso (IMC > 30). En efecto, en caso de sobrepeso, los tejidos grasos se infiltran más en los músculos faríngeos, lo que conlleva una pérdida de tonicidad que provoca su hundimiento y, por tanto, la obstrucción de las vías respiratorias.
Algunas características anatómicas también desempeñan un papel importante en el desarrollo de la apnea obstructiva del sueño. Por ejemplo, la retrognatia (mandíbula inferior hundida) hace que la lengua se desplace hacia la faringe. También una lengua voluminosa (macroglosia), unas amígdalas agrandadas o un paladar blando muy largo favorecen la obstrucción de las vías respiratorias y la aparición de eventos obstructivos que provocan la apnea del sueño y los ronquidos.
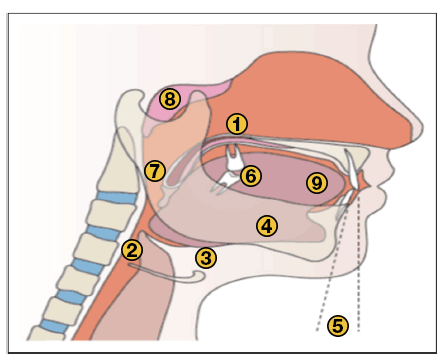
Anomalía de las vías respiratorias superiores descrita en pacientes con síndrome de apnea obstructiva del sueño. Modificado en base a Lévy and al. Nat Rev Dis Primers 2015 [1]
1: úvula larga y agrandada; 2: espacio retrofaríngeo reducido; 3: descenso del hueso hioides; 4: verticalización de la mandíbula; 5: retroposición de la mandíbula; 6: pérdida de la oclusión dental; 7: amígdalas agrandadas; 8: adenoides agrandadas; 9: macroglosia.
Además de estos factores fisiológicos, también existen factores exógenos como el alcohol, los antidepresivos o el tabaco, que favorecerán la relajación de los tejidos y aumentarán el riesgo de obstrucción del paso del aire.
ONIRIS – Producto sanitario de clase I fabricado por ONIRIS SAS e indicado en el tratamiento de los ronquidos y la apnea del sueño – Lea atentamente el prospecto antes de utilizarlo – Pida consejo a su médico o farmacéutico. Este producto sanitario es un producto sanitario regulado que, según esta normativa, lleva el marcado CE.
¡Diga adiós a los ronquidos!
Dispositivo oral Oniris®
69€
¿Cuáles son las consecuencias de este trastorno del sueño?
El síndrome de apnea obstructiva del sueño es una patología que puede tener graves consecuencias. Los episodios repetidos de apnea-hipopnea provocan un descenso de los niveles de oxígeno y una fragmentación del sueño, que activan numerosos mecanismos (estrés oxidativo, inflamación de los tejidos) que provocan graves consecuencias cardiovasculares y metabólicas.
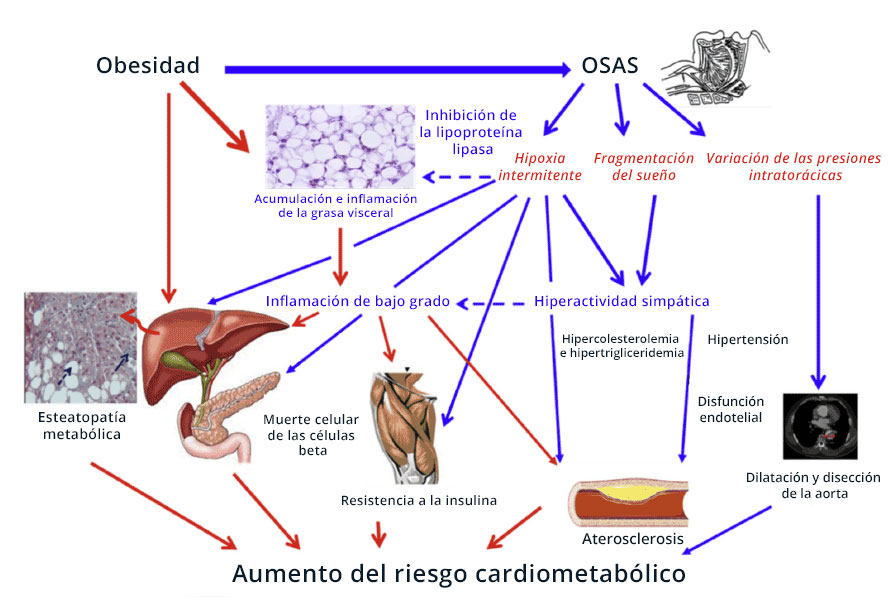
En los adultos, la apnea del sueño está asociada a varias patologías importantes:
Más allá de estas consecuencias que pueden conducir a una muerte prematura, también hay muchos síntomas incapacitantes que afectan a la calidad de vida física, social y mental:
- Fatiga y somnolencia
- Cambios de humor, depresión
- Dificultad de concentración
- Problemas de memoria
- Trastornos de la libido
La apnea del sueño en los niños también se asocia a trastornos del aprendizaje y del crecimiento.
Todo ello se traduce en un elevado coste para la salud de la persona que sufre apnea del sueño y que no recibe tratamiento. De hecho, el coste será el doble, ya que tienen más hospitalizaciones, consultas médicas y tratamientos farmacológicos.
Este coste también es importante por la disminución de los niveles de productividad en el trabajo y el aumento de los accidentes laborales. Por ejemplo, la Academia Americana de Medicina del Sueño ha estimado en 87.000 millones de dólares el coste de la pérdida de productividad en Estados Unidos debido a la apnea del sueño no tratada.
A pesar de su impacto perjudicial, este síndrome de apnea del sueño se pasa por alto con demasiada frecuencia, sus síntomas parecen leves o inofensivos y el 75% de los casos de trastornos respiratorios del sueño no se diagnostican.
¿Cómo detectar la apnea del sueño?
Son varios los signos y síntomas que deben alertar y conducir a un examen diagnóstico.
Durante el día debe preocuparse si nota ciertos signos como cansancio o somnolencia, cambios de humor, depresión, dificultad de concentración o problemas de memoria, e incluso dolor de cabeza por la mañana.
Otros signos son más perceptibles por la tarde o por la noche, como ronquidos crónicos, asfixia, despertarse con sensación de ahogo, orinar varias veces por la noche, sudores nocturnos o problemas de libido.
Los cuestionarios de detección también pueden ayudar a identificar el riesgo de apnea del sueño. Quizá los más reconocidos por la comunidad médica sean el cuestionario de Berlín y la prueba STOP BANG.
Si se presentan varios de estos signos, es imprescindible pedir una cita para diagnosticar la apnea del sueño.
¿Cómo se diagnostica la apnea del sueño?
El diagnóstico es una operación sencilla e indolora. Basta con pedir una cita con un especialista. Pueden ser otorrinolaringólogos, cardiólogos, médicos de cabecera, etc. A continuación, se registrará el sueño del paciente en el laboratorio o en su domicilio.
¿Cuáles son los tratamientos recomendados para la apnea del sueño?
En el mercado hay un sinfín de tratamientos disponibles para los ronquidos y la apnea del sueño y a veces es difícil elegir el adecuado. Por desgracia, muchos de ellos no funcionan y sólo unos pocos de los tratamientos propuestos tienen resultados probados y están reconocidos.
Tratamientos que realmente funcionan
Como hemos visto, se trata de una patología grave, por lo que para tomar una decisión es mejor acudir a la opinión de las autoridades sanitarias y de la comunidad científica. En este caso, las Autoridades Sanitarias consideran que sólo hay 2 alternativas realmente eficaces y recomendadas como tratamientos de primera línea, la presión positiva continua y los dispositivos de avance mandibular:
| Situación clínica | Tratamiento de primera línea | Tratamiento de segunda línea |
|---|---|---|
| IAH > 30 | CPAP | DAM |
| IAH = 15-30 Con al menos 10 microdespertares | CPAP | DAM |
| IAH = 15-30 Con comorbilidades cardiovasculares | CPAP | DAM |
| IAH = 15-30 Sin signo de gravedad asociado (Menos de 10 microdespertares por hora, sin comorbilidades cardiovasculares) | DAM | / |
Los dispositivos de avance mandibular (DAM) reducen la apnea del sueño y sus síntomas, como la somnolencia diurna subjetiva o los trastornos del sueño nocturno. Mejoran la calidad de vida, reducen la presión arterial y se recomiendan en el tratamiento de los pacientes que sufren apnea del sueño obstructiva de leve a moderada.
Los dispositivos de avance mandibular pueden ser moldeados a medida por los dentistas, pero esto es relativamente caro (cientos de euros), lleva mucho tiempo y sólo el 5% de los dentistas están capacitados para fabricarlos.
Sin embargo, existe una solución: Los dispositivos de avance mandibular Oniris. De venta libre por unos 69 euros y disponibles en varios tamaños, pueden personalizarse completamente, ya que se sumergen en agua hirviendo para poder tomar impresiones a medida. Los estudios han demostrado que funcionan tan bien como los dispositivos orales hechos a medida.
También existen otras marcas de dispositivos orales que se sumergen en agua caliente, pero no han sido objeto de estudios clínicos. Por lo tanto, sus resultados suelen ser peores y pueden provocar efectos secundarios más incómodos o incluso un riesgo importante a largo plazo. Por lo tanto, generalmente no se recomiendan.
El dispositivo de presión positiva continua en las vías respiratorias (CPAP) permite respirar aire a presión en una máscara, lo que despeja las vías respiratorias.
Aunque es muy eficaz, el dispositivo de presión positiva continua es muy caro y restrictivo durante la noche, lo que lleva a muchos pacientes a abandonar el tratamiento a largo plazo.
Tratamientos que pueden utilizarse en determinados casos.
En caso de fracaso de estos 2 tratamientos y en algunos casos particulares, se pueden proponer otras soluciones
La cirugía del paladar blando o de las amígdalas es posible, pero sólo en caso de hipertrofia de estos tejidos.
Los corticoides intranasales mejoran el SAOS de leve a moderado en los niños con rinitis concomitante y/o obstrucción de las vías respiratorias superiores por hipertrofia endocapilar.
Un tratamiento posicional para evitar dormir boca arriba Según la Sociedad Respiratoria Europea, puede conducir a una reducción moderada del índice de apnea-hipopnea (pacientes más jóvenes, menos activos y menos obesos), pero es significativamente inferior a la CPAP y a la DAM, por lo que no puede recomendarse salvo en pacientes cuidadosamente seleccionados. Esta solución se reserva para los pacientes que pasan la mayor parte del tiempo boca arriba mientras duermen, lo que afecta a menos de una de cada cuatro personas. El cumplimiento a largo plazo del tratamiento posicional es escaso.
Soluciones a evitar
Deben evitarse otras soluciones.
No se recomiendan y deben evitarse los tratamientos farmacológicos, como las benzodiacepinas, los opioides y el sildenafilo.
Los dispositivos nasales son de dos tipos. Dilatadores nasales que aumentan la apertura de las fosas nasales. Según la Sociedad Respiratoria Europea no se recomiendan para reducir los ronquidos o mejorar los trastornos respiratorios o la arquitectura del sueño. Los tubos nasales para la intubación por la nariz no están recomendados por las autoridades sanitarias y las sociedades científicas para el tratamiento de los ronquidos o la apnea del sueño. No hay datos suficientes para juzgar su valor y el acto de la intubación nasal puede provocar consecuencias graves como hemorragias persistentes, reacciones inflamatorias y alérgicas, así como purulencia. La intubación también aumenta el riesgo de infección, sinusitis o neumonía.
Fuentes:
- Epidémiologie, population à risque et phénotypes cliniques du syndrome d’apnées du sommeil. [Epidemiology, population at risk and clinical phenotypes of sleep apnoea syndrome.] La Presse Medicale, 46 (2017) 388-394. doi:10.1016/j.lpm.2016.11.002
- Physiopathologie du syndrome d’apnées-hypopnées obstructives du sommeil et de ses conséquences cardio-métaboliques. [Physiopathology of the obstructive sleep apnoea-hypopnoea syndrome and its cardio-metabolic consequences.] La Presse Medicale, 46 (2017) 395-403. doi:10.1016/j.lpm.2016.09.008
- Sleep-disordered Breathing and Cancer Mortality, Results from the Wisconsin Sleep Cohort Study. Am J Respir Crit Care Med Vol 186, Iss. 2, pp 190-194, Jul 15, 2012
- Impaired glucose-insulin metabolism in males with obstructive sleep apnoea syndrome Eur Respir J 2003; 22: 156–160
- Sleepiness-Related Accidents in Sleep Apnea Patients. SLEEP, Vol. 23, No. 3, 2000
- https://aasm.org/resources/pdf/sleep-apnea-economic-crisis.pdf
- Young et al. Sleep Disordered Breathing and Mortality. Eighteen-year follow-up of the Wisconsin Sleep Cohort. Sleep 2008; 31(8):1071-1078
- French National Authority for Health. Évaluation clinique et économique des dispositifs médicaux et prestations associées pour la prise en charge du syndrome d’apnées hypopnées obstructives du sommeil (SAHOS). [Clinical and economic evaluation of medical devices and associated services for the management of obstructive sleep apnoea hypopnoea syndrome (OSAHS).] Part 1: Volet médico-technique et évaluation clinique. [Medical-technical component and clinicalevaluation.] July 2014.
- French National Authority for Health. Fiche de bon usage des technologies de santé. [Healthtechnology instructions for use sheet.] Comment prescrire les dispositifs médicaux de traitement du syndrome d’apnées hypopnées obstructives du sommeil chez l’adulte. [How to prescribe medical devices for the treatment of obstructive sleep apnoea syndrome in adults.] October 2014.
- Randerath*et al. The European Respiratory Society task force on non-CPAP therapies in sleep apnoea. Eur Respir J 2011; 37: 1000–1028
- -G. Brivet. Intubation nasotrachéale : le débat. [Nasotracheal intubation: the debate.] Réanimation (2014) 23:6-8 [Resuscitation (2014) 23:6-8]

ONIRIS – Producto sanitario de clase I fabricado por ONIRIS SAS e indicado en el tratamiento de los ronquidos y la apnea del sueño – Lea atentamente el prospecto antes de utilizarlo – Pida consejo a su médico o farmacéutico. Este producto sanitario es un producto sanitario regulado que, según esta normativa, lleva el marcado CE.
¡Diga adiós a los ronquidos!
Dispositivo oral Oniris®
69€
Una completa gama de dispositivos orales para satisfacer sus necesidades
Oniris®
Oniris® Pro
Tali
Libertad de movimiento
Ajuste milimétrico del avance
Impresión a medida
Aprobado clínicamente para el ronquido
Aprobado clínicamente para la apnea del sueño
Aprobado por la Autoridad Nacional Francesa de Salud
Desarrollado por un dentista capacitado
Hecho a medida
Tiempo de espera
48-72 horas
30 días
3 a 9 meses
Duración media de la vida
12 a 24 meses
12 a 24 meses
5 años
Oniris®
Libertad de movimiento
Ajuste milimétrico del avance
Impresión a medida
Aprobado clínicamente para el ronquido
Aprobado clínicamente para la apnea del sueño
Aprobado por la Autoridad Nacional Francesa de Salud
Tiempo de espera:
24-48 horas
Duración media de la vida:
12 a 24 meses
Oniris® Pro
Libertad de movimiento
Ajuste milimétrico del avance
Impresión a medida
Aprobado clínicamente para el ronquido
Aprobado clínicamente para la apnea del sueño
Aprobado por la Autoridad Nacional Francesa de Salud
Desarrollado por un dentista capacitado
Tiempo de espera:
30 días
Duración media de la vida:
12 a 24 meses
Tali
Libertad de movimiento
Ajuste milimétrico del avance
Impresión a medida
Aprobado clínicamente para el ronquido
Aprobado clínicamente para la apnea del sueño
Aprobado por la Autoridad Nacional Francesa de Salud
Desarrollado por un dentista capacitado
Hecho a medida
Tiempo de espera:
3 a 9 meses
Duración media de la vida:
5 años